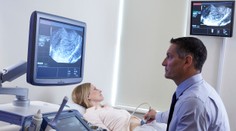
Gynekologička: Ženy materstvo odkladajú, no plodnosť sa dnes končí skôr ako kedysi (rozhovor)
Sú páry, ktoré ani po rokoch neúspešnej snahy o dieťa nevyhľadajú odbornú pomoc. Keď o ňu požiadajú, je často neskoro. Odborníčka na reprodukčnú medicínu hovorí, že základom je, aby ľudia o svojom zdraví hovorili a aby ženy viac plánovali. Dnešná medicína už podľa nej dokáže pomôcť takmer každému, kto príde včas.
Podľa najnovšej správy WHO postihuje neplodnosť každého šiesteho človeka na svete. Na Slovensku má problémy s počatím každý piaty pár. Gynekologička Michaela Grossová je hlavnou medicínskou pracovníčkou na klinike reprodukčnej medicíny ISCARE.
Hovorí, že v ambulancii vidí všetko: plánovačov, ktorí majú všetko v živote naplánované a potom aj takých, ktorí ani po rokoch neúspešného otehotnenia nevyhľadali pomoc.
Ženám, ktoré nemajú stály vzťah, radí, aby požiadali svojho gynekológa o vyšetrenie, ktoré im presne ukáže zásobu ich vajíčok. Vďaka tomu budú vedieť lepšie plánovať. Ak im vyšetrenie ukáže, že je ich zásoba slabá, odporúča im dať si ich zamraziť a v takom prípade majú vyššiu šancu otehotnieť, keď si nájdu partnera.
Vyšetrenie je bezplatné a podľa odborníčky by ho mali gynekológovia ponúkať mladým ženám na bežných preventívnych prehliadkach. Apeluje aj na ženy, aby sa o svoje reprodukčné zdravie viac starali.
V rozhovore sa dočítate aj:
Prečo stúpa neplodnosť
Ako vyzerá vyšetrenie zásoby vajíčok u žien a kto by ho mal podstúpiť
Aké páry vyhľadávajú pomoc reprodukčných centier
Aké dopady má hormonálna liečba
Akú úspešnosť má umelé oplodnenie
Koľko stojí umelé oplodnenie
Či je vysoký vek otcov rizikový z pohľadu zdravia dieťaťa
Podľa poslednej správy WHO stúpa počet párov, ktoré majú problémy s počatím. Ako dlho trvá, kým sa odhodlajú vyhľadať odborníka?
Je to veľmi individuálne. Sú ľudia, ktorí plánujú. Príde žena, ktorá ešte berie antikoncepciu a povie, že ju chce o mesiac vysadiť a hneď potom chce byť tehotná a čo má preto spraviť. To sú plánovači, korí chcú mať všetko v živote dopredu nalinajkované. Potom sú ľudia, ktorí o tom nechcú veľmi hovoriť. Sú osem rokov manželia a pri nechránenom pohlavnom styku sa im nepodarilo otehotnieť a celú tú dobu nevyhľadali pomoc. Vidíme všetko. My ako odborná spoločnosť vychádzame z definície, že o neplodnosti hovoríme vtedy, keď žena do 35 rokov neotehotnie do roka po nechránenom pohlavnom styku. Pri ženách nad 35 rokov sa neplodnosť definuje, ak nevie otehotnieť do polroka. O tomto by mala vedieť aj verejnosť, aby ľudia vedeli, kedy vyhľadať pomoc.
Venujú tejto téme pozornosť gynekológovia na preventívnych prehliadkach?
Myslím si, že sú gynekológovia, ktorí sa vzdelávajú a chodia na kongresy. Oni to vedia. U staršej generácii gynekológov už možno klesá snaha pomôcť pacientke. Musíme naučiť všeobecnú populáciu, že majú možnosti napríklad spýtať sa gynekológa, či má dostatočnú zásobu vajíčok. Hormón AMH ukazuje zásobu vajíčok. Hradí to poisťovňa a je to iba odber krvi, z ktorého sa dá zistiť stav vajíčok u ženy. Keď budeme tlačiť z oboch strán, aj na gynekológov, aj na bežnú populáciu, tak sa nám možno podarí docieliť to, že k nám ženy nebudú chodiť neskoro.
Prečítajte si tiež:

Ako prebieha vyšetrenie stavu vajíčok?
Je to obyčajný odber krvi. Anti-Müllerov hormón produkujú malé folikuly, ktoré majú veľkosť šesť až osem milimetrov. Z krvi sa stanoví hladina tohto hormónu. Výsledok nad 1 je O. K., pod 1 je počet vajíčok znížený. Zníženie má potom niekoľko stupňov. My sa na vaječníky z pohľadu reprodukcie možno pozeráme inak ako bežní gynekológovia. Vieme zrátať počet folikulov. Vieme teda povedať, ako na tom sú vaječníky.
Viete teda žene povedať, akú má prognózu, resp. či ešte môže čakať s otehotnením a odložiť ho na pár rokov, alebo už nie?
Ja to bežne robím tak, že keď má žena výsledok AMH 1 až 1,2, poviem, je to O.K., do roka plánujte graviditu. Keď ho má 2 - 3, poviem jej, že to má v poriadku a môžeme to skontrolovať o rok-dva. Je to podľa mňa dobrá motivácia, aby ženy chodili každý rok na preventívku a vieme jej dať dôležité informácie.
Komu by ste odporučili toto vyšetrenie?
Určite ženám okolo 30 - 32 rokov, ktoré nemajú vážny vzťah a možno ho nebudú mať ani ďalších päť rokov. Zistíme, akú majú zásobu vajíčok. Ak majú dobrú, vieme im povedať, že nemusia nič riešiť. Ak majú hraničnú, vieme im odporučiť zmrazenie vajíčok. Je to len o tom, aby ženy mali informácie, mysleli na to a mohli plánovať.
Vieme, čo všetko vplýva na počet vajíčok u žien?
Jedna vec je genetika. S istým počtom sa rodíme. Ďalší faktor je to, ako skoro dostane žena prvú menštruáciu a čo všetko má za sebou. Napríklad, ženy užívajúce antikoncepciu by mohli mať teoreticky lepšiu zásobu, lebo neovulujú. Tak isto ženám, ktoré už majú deti a dojčia, sa nemíňajú vajíčka tak rýchlo. Niekde sa udáva, že veľké psychické stresy a vyčerpanie môžu pôsobiť na znižovanie počtu vajíčok. Poznám doktorky, ktoré majú služby a sú veľmi vyťažené a majú problémy s predčasným zlyhaním vaječníkov. Takže, aj nočné zmeny môžu na to negatívne vplývať.

Koľko percent párov na Slovensku má problémy s počatím?
Každý piaty pár. Ich počet stúpa, pretože ženy odkladajú graviditu. Majú na to vplyv rôzne okolnosti. Vieme, čo sme posledné roky zažili: covid, vojna, finančná situácia. Plus, ženy sa snažia robiť kariéru a mať zabezpečený život. Tehotenstvo je potom na druhom mieste. Popri tom beží ešte niečo, čo si málokto uvedomuje. Posúva sa nástup prvej menštruácie u dievčat. Kedysi to bolo 13-14 rokov, teraz je to bežne aj u desaťročných. Tým sa posúva čas menopauzy. Je bežné, že ženy po 45 rokoch prichádzajú do menopauzy. Kedysi to bolo okolo 50. roku. Ženy sa často riadia tým, že majú pravidelný cyklus. Reprodukčná schopnosť končí zvyčajne desať rokov pred tým, ako vaječníky dokončia svoju funkciu. Keď si vezmeme hraničný prípad, že žena prestane menštruovať v 45 rokoch, tak zhruba do 35. veku bude mať schopnosť otehotnieť.
Čím to je, že sa znižuje vek, kedy dievčatá začínajú menštruovať?
Volá sa to že sekularizačný trend. Je to dané roky. Za desať rokov sa to posúva o polroka. Teraz sa to nahromadilo. Je to jednoducho vývoj. Pred 20 rokmi vyzeralo 12-ročné dievča inak ako dnes. Vyzerajú vyspelejšie. Podiel na tom má aj to, že žijeme v dobe autoimunitných ochorení. Tak ako je napríklad veľa cukrovky, čo je autoimunitné zlyhanie pankreasu, tak pravdepodobne aj žľazy s vnútorným vylučovaním sú veľmi citlivé na vonkajšie vplyvy a je možné, že vo väčšej miere ako si myslíme, dochádza k samodeštrukcii vaječníkov.
Takže, kým ženy odkladajú materstvo, „príroda“ ich k tomu ženie ešte skôr ako kedysi.
Áno a ženy si to neuvedomujú. Všetci to máme zafixované, že aj u generácii našich mám sa stalo, že žena po 40-ke otehotnela a ani to veľmi neplánovala. Ľudia vnímajú to, čo chcú. Nikto nechce vedieť, že mu v 35-ke skončí plodnosť. Snažíme sa to zvrátiť a ponúkame ženám možnosť zmrazenia vajíčok. Je to riešenie pre ženu, ktorá nemá partnera, lebo sama nemôže plánovať tehotenstvo. Je však veľa žien, ktoré žijú v dlhodobých vzťahoch a odkladajú to, alebo na to ani nemyslia.
Prečítajte si tiež:
Prídu aj páry, ktoré majú etické zábrany. Komunikáciou sa vieme dohodnúť
Býva častejší problém s počatím na strane ženy alebo muža?
Dlhodobé štatistiky hovoria, že 30 percent prípadov je na strane ženy, 30 percent na strane muža a v 30 percentách majú problém obaja. Čím je príčin viac, tým je to zložitejšie.
Koľkým percentám neplodných párov dokáže súčasná medicína pomôcť?
Keď prídu včas, vieme vyliečiť takmer všetkých, zhruba 90 percent. Pri tých desiatich percentách ide o tzv. rekurentné implantačné zlyhania. To znamená, že sa nám nedarí prinútiť maternicu uhniezdiť implantované embryo. To sa rieši ťažko. Je to aj naša nočná mora. To sa stáva napríklad vtedy, keď žena v minulosti prekonala zápal, alebo mala potrat, ktorý nebol optimálne riešený a prebehla tam aj zápalová reakcia a sliznica je zničená už navždy.
Je na Slovensku téma neplodnosti tabu a je to prekážkou pred vyhľadaním odbornej pomoci?
Neviem, ako je to naprieč Slovenskom. V Bratislave to tabu určite nie je. Ľudia už o tom veľa vedia, hovorí sa o tom aj v médiách. Vieme, že na Slovensku veľmi vplýva aj religiozita a sú aj veľmi katolícke rodiny, ktoré majú názor, že ak nemá pár deti, tak to tak chce Boh a nemali by preto podstupovať umelé oplodnenie. Je to vec komunikácie. Páry majú napríklad obavu, aby neostalo veľa embryí, ktoré ostanú nevyužité. Vieme to nastaviť. Spravíme minimálnu stimuláciu s minimom vajíčok. Ide o to nabrať odvahu a aspoň prísť. Keď nám páry povedia o všetkých svojich obavách, vieme sa s nimi porozprávať a dohodnúť sa. Veľakrát zistíme, že pacienti ani nemajú správne informácie a kolujú mýty, ktoré potrebujeme narúšať a dávať verejnosti správne informácie. Po otvorenej komunikácii sa mi vždy podarilo docieliť spoločný ciel. Bez komunikácie sa nepohneme.
Stáva sa, že príde pár požiadať o pomoc a počas procesu liečby zistíte, že majú etické problémy s umelým oplodnením?
Áno, stáva sa to. Vieme sa o tom rozprávať. Nie každý chce mraziť embryá. Vieme urobiť to, že vložíme iba jedno embryo hneď na tretí deň. Vieme sa vyhnúť veciam, ktoré oni vidia ako problematické. Veľakrát sa mi aj stane, že to po neúspešnej liečbe vnímajú inak. Môžu nahliadnuť do laboratória a búrame bariéry.
Ako prebieha proces umelého oplodnenia?
Prvá konzultácia slúži na to, aby sme sa zoznámili s pacientkou a urobili rýchlu diagnostiku. Ak máme od páru hormonálny profil a spermiogram a príde v ideálnom čase okolo ovulácie, máme už veľa informácií, ktoré potrebujeme k diagnostike. Ak je tam diagnóza jasná, teda spermiogram je abnormálny, alebo nájdeme problém už v anamnéze, vieme hneď ponúknuť umelé oplodnenie. V niektorých prípadoch potrebujeme viac času na ďalšie vyšetrenia.
Aké napríklad?
Môžeme skúmať priechodnosť vajcovodov. Ak nič vážne nevidíme, navrhujeme intrauterinnú insemináciu. Odsledujeme ovuláciu, v čase ovulácie príde aj s mužom, spracujeme ejakulát, vstrekneme do maternice a najprirodzenejším spôsobom pomáhame k prirodzenej koncepcii. My robíme len to, že optimalizujeme čas a spracovávame ejakulát. Ak sa nám toto nedarí, alebo vek ženy je vyšší a má nízku zásobu vajíčok a je indikované umelé oplodnenie, tak väčšinou ho robíme v cykloch, ktoré imitujú menštruačný cyklus. Od druhého dňa menštruácie sa vyplavujú z mozgu hormóny, ktoré vedú k rastu jedného folikulu, vyplavuje sa tzv. folikulo-stimulačný hormón. Tento hormón pacientke picháme vo vyšších dávkach. Vedie to k odpovedi organizmu, že rastie viac folikulov. Máme šancu získať viac vajíčok v jednom cykle. Príroda to bežne reguluje tak, že jeden folikul z celej kohorty určenej na jeden cyklus sa vyselektuje ako ten dominantný a ostatné zanikajú. Hormonálnou liečbou donútime, aby rástli aj ostatné.
Ako dlho trvá táto hormonálna liečba?
Zhruba desať až jedenásť dní. Potom v čase pred ovuláciou odoberáme vajíčka cez pošvu v celkovej krátkej 15-minútovej anestéze. Odsajeme všetky folikuly, ktoré tam sú a embryológ nám z folikulárnej tekutiny vyextrahuje vajíčka, určí ich kvalitu a zrelosť a kvalitné vajíčka sú v ten deň pripravené na oplodnenie. V ten deň muž odovzdáva ejakulát, vyselektujeme toľko dobrých spermií, koľko máme vajíčok a v ten deň vzniká embryo. Následne embryo sledujeme päť dní v laboratóriu v inkubátoroch. Päťdňové embryo v štádiu blastocysty je schopné sa uhniezďovať a vkladáme ho do maternice. To sa deje približne 17. deň cyklu. Takto sa to deje aj počas štandardného otehotnenia. Čakáme 10-15 dní a potom z krvi zmeriame HCG tehotenský hormón na potvrdenie gravidity. Je to v podstate jednoduchý proces.
Koľko takýchto cyklov je v priemere potrebných na to, aby bol proces úspešný?
Úspešnosť na vklad embrya sa pohybuje okolo 35 až 40 percent. Ak sa nám podarí vytvoriť tri embryá, jedno vložíme, dve zamrazíme, tak je to optimálne. Ak pacientka nemá problém s implantáciou, tak by mala byť na jeden IVF cyklus tehotná. Ak sa podarí mať len jedno embryo, ktoré sa neuhniezdi, tak je potrebný ďalší cyklus.
Má hormonálna liečba psychické dopady na ženu?
Všetky ženy sa to pýtajú. Pozorujeme u žien úzkosť alebo precitlivenosť. Nesúvisí to ani veľmi s hormónmi, ale skôr s tým procesom, ktorý podstupuje. Nie je to pre ňu prirodzené, má od toho veľké očakávania a s tým je spojená nervozita.
Stalo sa vám, že ste museli páru po niekoľkých neúspešných cykloch povedať, že im nedokážete pomôcť?
V medicíne nie je nič stopercentné alebo nulapercentné. Vystríham sa povedať niekomu, že má šancu nula. Taká neexistuje. Vždy je tam minimálna šanca a je to na dohode toho páru, či do toho idú. Sú páry, ktoré mi povedali, že to budú skúšať dovtedy, kým to pôjde. Sú aj páry, ktoré to psychicky nedajú a pristupujú na iné riešenia ako napríklad adopcia.
Prečítajte si tiež:
Otcom po osemdesiatke? Je to nezodpovedné
Je splodenie dieťaťa vo vyššom veku spojené aj so zdravotnými rizikami?
Vajíčka starnú a tým sa aj zvyšuje riziko genetických porúch. Vajíčka sa ženám netvoria a vo vyššom veku je ich viac aneuploidných, čo znamená, že vajíčka nemajú normálny počet chromozómov. Niektoré môžu chýbať a niektoré sú navyše. U žien nad 40 rokov môže byť počet týchto aneuploidných vajíčok až 80 percent. Šanca, že bude mať zdravé dieťa je veľmi znížená, ale príroda je veľmi múdra. Väčšina abnormálnych embryí sa ani neuhniezdi. Ďalšia väčšina sa potratí a to, čo sa uhniezdi, sú embryá, ktoré majú určitú životaschopnosť. Tam napríklad spadajú aj embryá s Downovým syndrómom. Tam už nastupuje diagnostika, ktorá môže byť v častej fáze gravidity. Pri umelom oplodnení vieme embryá geneticky vyšetriť a vkladať iba zdravé.
Hovoríte o týchto rizikách so staršími pármi?
Naším cieľom nie je tehotná žena, ale to, aby mala doma zdravé dieťa. Štatistiky, ktoré hovoria o úspešnosti IVF centier, hovoria o počtoch detí, ktoré žena donosila. Komunikujeme to s nimi a starším pacientkam ponúkame predimplantačné genetické testovanie. Význam to má vtedy, keď je žena na tom hranične s vekom, okolo 37 až 40 rokov. Pri umelom oplodnení má šancu mať vyšší počet embryí aj tri-štyri. Budeme skúšať, ktoré je to správne štýlom omyl-pokus? Ponúkneme jej genetické testovanie a implantujeme len to zdravé a ideme viac na istotu. Nezaťažujeme ju stresom z neúspešného uhniezdenia, lebo vieme, že embryo, ktoré sme vybrali, je zdravé. U žien, ktoré majú nad 40 rokov a majú málo vajíčok, je to hop alebo trop. Buď sa podarí, alebo nepodarí. Urobíme genetické testovanie a možno k vkladu ani nedôjde. Komunikujeme to s klientmi a každý si môže vybrať. Každý sa vie rozhodnúť, čo chce.
V šoubiznise vidíme, že otcami sa stávajú aj muži vo vysokom veku nad 80 rokov. Čo si o tom myslíte? Prináša to riziká z pohľadu zdravia dieťaťa?
Je to podľa mňa nezodpovedné. Kto sa bude o to dieťa starať? Nie je vysoký predpoklad, že otec bude žiť viac ako sto rokov. Toto sú morálne pohľady na celú vec. To otvára aj ďalšiu otázku - do kedy liečiť ženy na neplodnosť. Dodám však, že sú aj 60-roční muži, ktorí nevyzerajú na svoj vek a majú aj dobrý spermiogram. Po 50-ke už tam zlom je. Dovtedy plodnosť muža nebýva ovplyvnená a ani zdravie detí. Veková determinácia sa týka žien, lebo jej sa nové vajíčka počas života netvoria. U mužov sa nové spermie tvoria každé tri mesiace. To je ovplyvnené životosprávou, zdravotným stavom a ďalšími vecami, ktoré muž prežije.
Prečítajte si tiež:
Párom vysvetľujeme, že mať dieťa vo vysokom veku je náročné
Existuje hranica, do kedy liečiť ženu alebo pár na neplodnosť?
Neukladá nám to zákon. Ako odborná spoločnosť prihliadame na to tak, že vek menopauzy by mal byť vekom, do kedy pacientku liečime. Za touto hranicou by sme sa nemali posúvať. Niekedy si to ženy nechcú priznať a je otázka, kto má právo rozhodnúť, či bude mať dieťa. Ona sa pre neho rozhodla a bude sa o neho starať. Druhá vec je, či si uvedomuje, čo je to v 50-ke zažívať prebdené noci, nespať pri bábätku, x-krát denne sa zohnúť a tak ďalej. Snažíme sa na to poukázať a niekedy je to ťažké. Ja som za to, že pokiaľ majú zamrazené embryo, mali by sme jej umožniť vklad. Je aj nemorálne skladovať ich embryá a potom ich likvidovať. Takže, aj z toho dôvodu by som im ten vklad umožnila a potom nech už to rozhodne príroda, ale určitý limit tam musí byť.
Hradia umelé oplodnenie zdravotné poisťovne? Ak áno, za akých podmienok?
Poisťovne hradia tri cykly do dovŕšenia 40.tych narodenín ženy. Ak spĺňajú páry indikáciu k IVF a uhradí im poisťovňa väčšinu nákladov, doplácajú len za špeciálne laboratórne metódy ako je vpichovanie spermie do vajíčka, predĺžená kultivácia a mrazenie embryí, ak ich máme viac ako jedno. Jedno vkladáme čerstvé, ostatne mrazíme. Plus doplatky v lekárni za hormonálne injekcie. Zväčša to vyjde zhruba do tisíc eur.
Najdrahším je genetické vyšetrenie, ktoré poisťovňa neuhrádza. Výnimkou je jedna súkromná zdravotná poisťovňa, ktorá upravila od 1.7.podmienky a uhrádza do určitej limitovanej výšky aj predimplantačné genetické vyšetrenie embryí pri splnení určitých podmienok.
Práve sa číta
Sledujte Televízne noviny vo full HD a bez reklám na Voyo